Acesso
Preencha o login e senha para cadastrar uma nova pesquisa clínica ou para editar os dados de uma nova pesquisa já inserida.
São permitidos apenas um login e senha por instituição.
Acesso
Associado(a), por favor utilize seu CPF cadastrado na SBOC. Caso não se lembre ou não tenha cadastrado antes, entre em contato pelo e-mail [email protected].

Notícias

Aprovado pela Agência Nacional de Vigilância Sanitária (Anvisa) em fevereiro, o medicamento afatinibe está disponível para os pacientes desde outubro. A droga havia sido aprovada pelo Food and Drug Administration (FDA) em 2013. O afatinibe é indicado como tratamento de primeira linha em pacientes com câncer de pulmão metastático não-pequenas células com mutação do gene receptor do fator de crescimento epidérmico (EGFR). Trata-se de uma terapia-alvo que age como inibidor da tirosina cinase do EGFR. “A mutação do EGFR ocorre em cerca de 25% dos pacientes com câncer de pulmão no Brasil”, explica a oncologista Clarissa Mathias, secretária-geral da Sociedade Brasileira de Oncologia Clínica (SBOC).
Segundo a Dra. Clarissa, o afatinibe vem se juntar a outros dois tratamentos que também agem sobre a tirosina cinase do EGFR, que são o erlotinibe e o gefitinibe. “A diferença é que estudos de subgrupos mostraram que o afatinibe aumentou a sobrevida de pacientes com uma mutação no EGFR chamada deleção 19 em comparação à quimioterapia”, explica. O medicamento foi aprovado com base no estudo de fase III Lux-Lung 3, realizado com mais de 300 pacientes, que mostrou também aumento da sobrevida livre de progressão e maior taxa de resposta (o estudo pode ser consultado no link http://www.thelancet.com/journals/lancet/article/PIIS1470-2045(14)71173-8/abstract ).
Mapa interativo da Femama mostra avaliação do atendimento oncológico público e privado no país
Notícias Sexta, 23 Dezembro 2016 12:52A Federação Brasileira de Instituições Filantrópicas de Apoio à Saúde da Mama (Femama) lançou este ano um hotsite colaborativo sobre o diagnóstico e o tratamento do câncer de mama. Seu principal objetivo é mapear a percepção das pacientes sobre o atendimento à doença no país. O hotsite tem um mapa interativo que permite avaliar separadamente os sistemas público e privado de saúde. “A ideia é permitir que quem conhece o atendimento oncológico, como pacientes, gestores de saúde, médicos e instituições de apoio de todos os estados brasileiros, possa avaliar o acesso a procedimentos, como mamografia, e a medicamentos, o tempo até o início do tratamento e outros pontos referentes ao acompanhamento da doença”, explica a mastologista Maira Caleffi, presidente da Femama.
Na avaliação geral dos usuários sobre o atendimento oncológico no Sistema Único de Saúde (SUS), 50,8% das pessoas que responderam ao levantamento o consideraram positivo. Quanto à saúde suplementar, o índice dos que a avaliaram como positiva foi mais alto: 78,2%. Na opinião da presidente da Femama, o resultado reflete a disparidade entre os dois tipos de atendimento no Brasil. “A diferença do atendimento desde o diagnóstico até o tratamento entre os dois sistemas é profunda”, diz a Dra. Maira.
Diferenças regionais
A ferramenta também permite que os usuários marquem como positivo ou negativo o atendimento em cada estado do país. “Acreditamos que conseguiremos visualizar a concentração do atendimento por região, já que existem estudos que apontam nessa direção”, diz a Dra. Maira.
Um levantamento feito pela Sociedade Brasileira de Mastologia (SBM), em parceria com a Rede Goiana de Pesquisa em Mastologia, mostrou que o número total de equipamentos para mamografia no SUS seria satisfatório para atender toda a população, mas a maioria deles encontra-se no eixo Sudeste-Sul. “Além disso, as capitais concentram esses mamógrafos, enquanto uma área imensa no interior fica descoberta. O mesmo ocorre com os centros de referência em oncologia”, diz a Dra. Maira.
Acesso o hotsite e veja as avaliações completas
Estudos questionam o benefício do uso prolongado de inibidores de aromatase pós-tratamento de câncer de mama
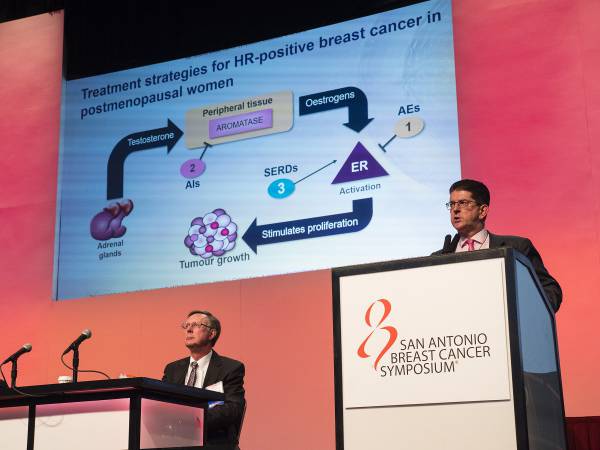
Notícias Quinta, 22 Dezembro 2016 14:51Aproximadamente 50% das recorrências dos tumores de mama receptor hormonal positivo acontecem após cinco anos de seguimento. Enquanto o tempo de terapia com tamoxifeno ou tamoxifeno seguido de inibidor de aromatase já parece bem definido, ainda restam dúvidas quanto a duração ideal de hormonioterapia adjuvante com inibidor de aromatase (IA). Três grandes estudos fase III randomizados, DATA, IDEAL E NASPB B-42, apresentados no último San Antonio Breast Cancer Symposium (SABCS), tentaram responder essa questão.
“Desde o congresso da ASCO, em junho, quando uma pesquisa sugeriu dez anos de uso desses medicamentos, em vez de cinco, para que houvesse menos chances de recidiva, estávamos nos perguntando se a indicação era para todas as pacientes”, explica o oncologista clínico Gilberto Amorim, membro da Comissão de Ética da Sociedade Brasileira de Oncologia Clínica (SBOC). “Os estudos apresentados em San Antonio trouxeram informações relevantes sobre o tema, mostrando que o benefício de estender o uso dos inibidores de aromatase por dez anos é pequeno em vista de todo o acompanhamento necessário e gastos que isso exige”, diz.
DATA
No estudo DATA, 1912 mulheres pós-menopáusicas, que haviam completado de dois a três anos de tratamento adjuvante com tamoxifeno, foram randomizadas para receber três ou seis anos de anastrozol. A sobrevida livre de progressão (SLP) para as pacientes que receberam seis anos foi 83,1%, enquanto 79,4% das pacientes que receberam três anos permaneceram sem doença, uma diferença sem significância estatística. No entanto, a análise de subgrupos mostrou um benefício ao redor de 5% a 6% na sobrevida livre da doença adaptada para as pacientes com tumores grandes (pT2 ou >), linfonodos positivos, com receptores de estrógeno e progesterona positivos, HER2 negativo e com quimioterapia prévia (neo ou adjuvante).
Na opinião dos pesquisadores, os primeiros resultados do estudo DATA não suportam o adjuvância estendida com IA para todas as pacientes. Os dados preliminares sugerem benefício apenas para um grupo selecionado de pacientes.
IDEAL
Já o estudo IDEAL randomizou 1824 pacientes de 74 hospitais da Holanda entre 2007 e 2011. O objetivo do estudo foi investigar a duração da adjuvância estendida com letrozol por dois anos e meio ou cinco anos, após cinco anos de adjuvância com um dos três esquemas de tratamento: tamoxifeno, IA ou tamoxifeno seguido de IA. O objetivo primário do estudo era SLP. A sobrevida global (SG) listava entre os objetivos secundários. O seguimento médio foi de seis anos e meio.
As análises preliminares não mostraram diferença entre os dois grupos em termos de SLP, nem de SG. Os autores concluíram não haver benefício em estender a adjuvância com IA por mais de dois anos e meio. Foi observada diferença com significância estatística apenas na prevenção de segundo tumor primário de mama
NSABP B-42
O terceiro estudo apresentado foi o do National Surgical Adjuvant Breast and Bowel Project B-42 (NSABP B-42). O objetivo foi avaliar se cinco anos de letrozol aumentava a SLP em pacientes que haviam completado hormonioterapia adjuvante com cinco anos de IA ou tamoxifeno seguido de IA. O objetivo primário do estudo era a SLP, estando a SG entre os objetivos secundários.
De setembro de 2006 a janeiro de 2010, 3.966 pacientes foram randomizadas para 2,5 mg de letrozol ou placebo diariamente durante cinco anos. O tempo médio de seguimento foi de 6,9 anos. A SLP foi de 84,7% para letrozol e 81,3% para o placebo, HR= 0,85, sem significância estatística (15% de redução). Também não houve diferença em SG com letrozol x placebo. Entretanto, foi observada redução com significância estatística no índice de recorrência a distância (28%) e no intervalo livre de câncer de mama (29%).
A análise de subgrupos sugere que pacientes mais jovens, com linfonodos positivos e que receberam previamente tamoxifeno (sem exposição prévia a IA) podem se beneficiar do tratamento estendido.
Benefício questionável
“A mensagem desses estudos, se os observamos de forma combinada, é que nem todas as pacientes pós-menopáusicas em tratamento anti-hormonal e que tiveram câncer de mama receptor positivo devem tomar dez anos de inibidores de aromatase”, afirma o Dr. Amorim. “O oncologista precisa levar em consideração o risco residual de recidiva em face do laudo original da paciente, os efeitos colaterais durante o uso, a idade da paciente, sua saúde geral e, em especial, sua saúde óssea, pois o benefício de prolongar a medicação por mais de cinco anos, de forma indiscriminada, é questionável”, conclui.
Dicas da SBOC para aproveitar o verão evitando vários tipos de câncer, além dos de pele, são destaque no site da revista Saúde
Notícias Quarta, 21 Dezembro 2016 13:37A revista Saúde publicou orientações da Sociedade Brasileira de Oncologia Clínica (SBOC) sobre como aproveitar o verão evitando o risco de câncer de pele, além de outros tumores. O uso de protetor solar, principalmente entre as 10 e as 16 horas, a adoção de uma alimentação refrescante e equilibrada, a redução do consumo de álcool e a prática de exercícios físicos, que pode ser motivada pelo clima favorável do verão, estão entre essas dicas.
“Estudos científicos atestaram que os indivíduos que mais se exercitam apresentam um porcentual menor de diversos tipos de câncer, como pulmão, cólon e mama”, elencou o oncologista Claudio Ferrari, secretário de Comunicação Social da SBOC. “Por esse motivo, recomendamos uma dieta saudável aliada à atividade física como receita para o bom condicionamento físico e para reduzir o risco de câncer”, completa. Leia as orientações completas.
SBOC aguarda avaliação da Conitec do pedido de incorporação de medicamentos pelo SUS
Notícias Segunda, 19 Dezembro 2016 12:18Durante todo o ano, a Sociedade Brasileira de Oncologia Clínica (SBOC) alertou sobre a demora da Comissão Nacional de Incorporação de Tecnologias no SUS (Conitec) em incluir novos medicamentos no sistema público. Em novembro, foi dado um passo mais incisivo nesse sentido com a primeira submissão ao órgão para a incorporação de dois medicamentos, trastuzumabe e pertuzmabe.
Para elaborar a submissão feita à Conitec, a SBOC fez um parecer técnico, envolvendo uma revisão sistemática da literatura, uma avaliação de custo-efetividade e uma análise de impacto orçamentário. “Revisamos todos os dados da literatura mundial sobre a eficácia do trastuzumabe e da combinação dele com pertuzumabe para o tratamento de câncer de mama metastático HER2-positivo”, explica o oncologista clínico André Sasse, membro da SBOC. “Fizemos também a avaliação de custo-efetividade, que levou em conta um modelo econômico baseado na realidade brasileira do SUS, seguida de uma estimativa do impacto orçamentário para o Ministério da Saúde de uma eventual incorporação dos dois anticorpos monoclonais. O trabalho envolveu discussão dos preços praticados e eventuais descontos possíveis de serem negociados com a indústria farmacêutica. Esse tipo de abordagem é inédita no país”, afirma.
Um outro estudo realizado por um grupo de médicos oncologistas brasileiros corroborou a importância das duas drogas para o tratamento da doença. Segundo o trabalho, estima-se que, do total de 58 mil mulheres que devem receber diagnóstico de câncer de mama durante o ano de 2016 no Brasil, 2 mil terão o subtipo HER2 positivo da doença em estágio avançado e, após 2 anos, apenas 808 estarão vivas se forem tratadas somente com quimioterapia, que é o cenário atual do que ocorre no SUS.
A submissão ainda aguarda avaliação da Conitec. “Nos próximos meses, a SBOC também entrará com pedido de incorporação de outros medicamentos, como o ipilimumabe para melanoma e uma terapia para câncer renal”, explica o oncologista Gustavo Fernandes, presidente da SBOC”. “A SBOC espera contribuir com a sociedade, indicando o real valor dos novos medicamentos e o impacto de sua incorporação na sobrevida dos pacientes em tratamento de câncer””, afirma o Dr. Fernandes.
Toucas térmicas podem reduzir a perda de cabelos durante a quimioterapia, segundo estudo que avaliou pela primeira vez a sua eficácia e segurança
Notícias Sexta, 16 Dezembro 2016 13:10O estudo SCALP (Scalp Cooling Alopecia Prevention), que avaliou a eficácia e a segurança do uso de touca térmica na redução da alopecia, foi apresentado em San Antonio Breast Cancer Symposium (SABCS), o mais importante evento mundial sobre câncer de mama que aconteceu na semana passada nos Estados Unidos. “O estudo se destaca por ser a primeira vez que esse dispositivo é testado de forma prospectiva e randomizada entre pacientes com a mesma doença”, afirma o oncologista clínico Gilberto Amorim, membro da Comissão Ética da Sociedade Brasileira de Oncologia Clínica (SBOC).
O resfriamento do couro cabeludo provoca vasoconstrição cutânea, reduzindo o fluxo sanguíneo para os folículos pilosos no período de maiores concentrações plasmáticas dos agentes quimioterápicos, o que diminui a captação desses agentes. O resfriamento reduz também a atividade bioquímica dos folículos pilosos, tornando-os menos suscetíveis ao dano dos agentes quimioterápicos.
Em dezembro de 2015 o Food and Drug Administration (FDA) aprovou o primeiro equipamento de scalp cooling, o DigniCap. O estudo SCALP utilizou o Orbis Paxman Scalp, composto de uma unidade de refrigeração onde se conecta a touca térmica que atinge a temperatura de 17oC. Foram randomizadas 182 pacientes, 2:1, com câncer de mama estádio I ou II, tratadas com quimioterapia adjuvante ou neoadjuvante à base de taxano e/ou antraciclina. No total, 119 mulheres usaram a touca durante 30 minutos antes da sessão de quimioterapia, ao longo dela e 90 minutos depois. Todas as 63 pacientes do grupo controle tiveram queda de cabelo, enquanto que metade das que usaram a touca não apresentaram esse efeito colateral ao tratamento quimioterápico.
“O resultado é muito interessante porque a perda de cabelos durante o tratamento contra o câncer é um drama, principalmente para as mulheres com câncer de mama”, diz o Dr. Amorim. “Elas são expostas a quimioterápicos que levam a esse efeito adverso, algo que impacta a autoestima dessas pacientes”, completa.
Segundo o oncologista, o benefício da touca foi ainda maior para pacientes em tratamento com quimioterapia à base de taxano. “Cerca de 65% dessas pacientes não tiveram queda de cabelo. Entre as que receberam quimioterapia à base de antraciclina, o benefício foi em torno de 22%”, explica. “O equipamento não é algo que poderá ser utilizado durante a quimioterapia para todos os tipos de câncer e nem funcionará para todos os pacientes”, alerta. “Ainda assim, o resultado é positivo e importante porque ainda não tínhamos dados científicos sobre a utilização do equipamento”.
Hospital do Câncer Aldenora Bello: ampliação do serviço de radioterapia e construção da UTI pediátrica
Notícias Terça, 13 Dezembro 2016 18:25O Hospital do Câncer Aldenora Bello, em São Luís do Maranhão, aguardava, desde 2012, a ampliação de seu serviço de radioterapia por meio do Plano de Expansão da Radioterapia do Ministério da Saúde (MS). Devido a entraves com o projeto do governo federal, a direção do hospital decidiu iniciar a obra com recursos próprios.
Atualmente, o hospital, que atende a totalidade da demanda por radioterapia pelo Sistema Único de Saúde (SUS) no estado do Maranhão, conta com dois aparelhos de radioterapia, uma bomba de cobalto e um acelerador linear. “Como o primeiro já é bastante antigo e o segundo chegou à meia vida útil, ficamos receosos de nos ver com os aparelhos sem condições de funcionar diante da crescente fila de pacientes”, explica a oncologista clínica Rachel Cossetti, diretora geral do Hospital do Câncer Aldenora Bello e membro da Sociedade Brasileira de Oncologia Clínica (SBOC).
O projeto, iniciado no começo de 2015, prevê a construção de três bunkers, que devem ser inaugurados no segundo semestre de 2017. Como o hospital é uma instituição filantrópica – recebe mais de 80% dos recursos por meio de repasses do SUS – a obra está sendo tocada com um misto de recursos próprios e financiamento bancário, além de doações da população. Além disso, foi celebrado convênio com o governo do estado do Maranhão para a aquisição de um dos aceleradores lineares.
No Maranhão, a fila de espera para conseguir tratamento radioterápico chega a 600 pessoas. “Dependendo da tecnologia necessária, o paciente leva de dois a seis meses para conseguir a radioterapia. A falta de aparelhos é um problema nacional”, diz a Dra. Rachel. “Com os novos bunkers, esperamos reduzir em dois terços o tamanho da fila de espera”, afirma.
UTI pediátrica
Por causa de uma exigência do Ministério da Saúde, o Hospital do Câncer Aldenora Bello, que contava com uma UTI pediátrica referenciada fora da instituição, terá de implantar a sua própria. A previsão é que o hospital tenha cinco leitos de UTI pediátrica. Para a execução da obra, precisará fechar oito leitos de internação. “Para suprir pelo menos parte da demanda que será gerada com o fechamento desses leitos, estamos finalizando a ampliação do setor de quimioterapia ambulatorial”, explica a Dra. Rachel.
Para montar sua própria UTI pediátrica, o Aldenora Bello conta com recursos arrecadados pela campanha McDia Feliz, do Instituto Ronald McDonald, emenda parlamentar elaborada pelo deputado estadual Eduardo Braide e pela atuação de um grupo de mulheres da sociedade maranhense. “Lideradas pela empresária Rafaela Albuquerque, esse grupo está nos ajudando a arrecadar dinheiro para conseguir fazer essa obra”, explica a Dr. Rachel. “Mesmo depois de instalada a UTI, precisaremos continuar sensibilizando a população, além de buscar apoio do governo estadual, pois os custos de manutenção são altos”, explica a Dr. Rachel. “Mas o esforço vale a pena porque teremos uma UTI pediátrica referência em tratamento de oncopediatria no Maranhão e continuaremos como o único Centro de Alta Complexidade em Oncologia (CACON) no estado”, comemora.
SBOC e ESMO assinam acordo com o objetivo de promover iniciativas educacionais e científicas para oncologistas brasileiros
Notícias Segunda, 12 Dezembro 2016 12:25A Sociedade Brasileira de Oncologia Clínica (SBOC) assinou este mês um acordo com a European Society for Medical Oncology (ESMO), com o objetivo de promover iniciativas educacionais e científicas para os oncologistas clínicos brasileiros. “A SBOC é a primeira sociedade latino-americana a fazer um acordo como esse com a ESMO”, comemora a Dra. Cinthya Sternberg, diretora executiva da SBOC. “Isso mostra o reconhecimento da SBOC como representante da oncologia clínica no Brasil, ” completa.
Um dos benefícios para os associados da SBOC é a simplificação do processo de candidatura para se tornar membro da ESMO. A partir de agora, não é mais necessária a recomendação de um membro efetivo da entidade europeia, nem o fornecimento de um currículo atualizado em inglês. Além disso, os associados da SBOC terão descontos na anuidade da ESMO. O valor por ano, com acesso on-line à revista Annals of Oncology, é de € 50. Para receber a assinatura impressa, a anuidade é de € 130. Quem já é membro das duas sociedades e quer receber a edição impressa ou já recebe e quer se beneficiar da taxa com desconto, basta entrar em contato com o serviço de adesão da ESMO para atualização do perfil.
A Dra. Cinthya explica que o acordo com a ESMO significa mais do que descontos para membros da SBOC. “Ele nos dá meios de organizar eventos da ESMO no Brasil, não só nacionais, mas também para o grande público latinoamericano – como o ESMO Summit, que já acontece na África, na Ásia, nos Estados Unidos e diversas preceptorships.”
Para 2017, já está sendo organizado um evento colaborativo para participantes de diversos países. Além disso, a SBOC passará a ter um estande nos congressos anuais da ESMO para estimular a associação recíproca e divulgar iniciativas conjuntas. Reciprocamente, a ESMO também terá espaço no congresso bianual da SBOC.
“Com o acordo, a SBOC passa a nomear um representante brasileiro na ESMO, indicado bianualmente. Assim, o Brasil se torna a porta de entrada da ESMO na América Latina, sendo a segunda sociedade fora da Europa a estabelecer este tipo de parceria. Isso coloca a SBOC em um papel de protagonismo para capitanear ações da entidade europeia por aqui”, esclarece a Dra. Cinthya Sternberg.
Clique aqui para mais detalhes sobre como se tornar membro da ESMO.
Desde 2009, a Sociedade Brasileira de Oncologia Clínica (SBOC) conta com um Departamento Jurídico, que presta atendimento gratuito a todos os associados da entidade. Por e-mail ou telefone, os associados podem buscar orientação jurídica.
“Oferecemos consultoria, preparamos pareceres, damos orientação quanto a questionamentos às operadoras de saúde e fazemos a defesa profissional dos associados no Conselho Regional de Medicina, por exemplo”, explica a advogada Lúcia Freitas, gerente jurídica da SBOC. A Dra. Lúcia observa que, caso necessário, o associado é solicitado a comparecer ao Departamento Jurídico da SBOC, em Belo Horizonte.
O atendimento do Departamento Jurídico é feito pelo e-mail Este endereço de email está sendo protegido de spambots. Você precisa do JavaScript ativado para vê-lo. e pelos telefones (31) 3241-2920 e (31) 3241-2729.
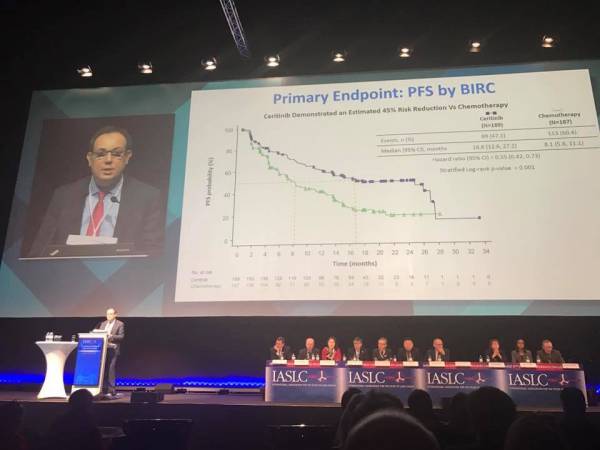
Resultados do estudo ASCEND-4 foram apresentados em conferência mundial de câncer de pulmão
Notícias Quinta, 08 Dezembro 2016 16:20Apresentado pelo Dr. Gilberto de Castro Junior, chefe da área de Oncologia Torácica e Câncer de Cabeça e Pescoço do Instituto do Câncer do Estado de São Paulo (Icesp), o estudo ASCEND-4 mostrou a superioridade do ceritinibe quando comparado à quimioterapia como tratamento de primeira linha para câncer de pulmão não-pequenas células (CPNPC) metastático com translocação da cinase do linfoma anaplásico (ALK+). Os resultados do estudo foram divulgados esta semana na 17ª Conferência Mundial de Câncer de Pulmão da International Association for the Study of Lung Cancer (IASLC), em Viena, na Áustria.
O estudo de fase III randomizou 376 pacientes com CPNPC metastático ALK+ para receberem ceritinibe de primeira linha ou o tratamento padrão – pemetrexede com cisplatina ou carboplatina – por quatro ciclos, seguido de manutenção com pemetrexede. Ao todo, os pacientes foram tratados durante uma média de 66 semanas com ceritinibe e 29 semanas com a quimioterapia.
O ceritibine é um inibidor de ALK aprovado em 2014 pelo Food And Drug Administration (FDA) para CPNPC ALK+ após tratamento com crizotinibe. “O Dr. Gilberto, que fez uma apresentação brilhante, reportou que o objetivo primário do estudo – sobrevida livre de progressão – foi alcançado”, diz a Dra. Clarissa Mathias, secretária-geral da SBOC. “O ceritinibe prolongou a sobrevida livre de progressão em 16,6 meses versus 8,1 meses no braço da quimioterapia”, explica. Como objetivo secundário, o estudo preconizava o aumento da sobrevida global. Esta foi significativamente maior no grupo do ceritinibe (72,5%) em comparação com o grupo da quimioterapia (26,7%).
A Dra. Clarissa observa que os efeitos colaterais apresentados no estudo foram manejáveis. Segundo ela, poucos pacientes descontinuaram o ceritinibe por causa de eventos adversos relacionados ao tratamento (5,3% versus 11,4% no grupo da quimioterapia). “Os eventos adversos mais comuns foram diarreia, vômito e fadiga”, enumera. “A conclusão do Dr. Gilberto é que o ceritinibe deve ser considerado como uma opção válida para pacientes com câncer de pulmão não pequenas células metastático ALK+”, completa.












 Seja um
Seja um Agenda de
Agenda de  Pesquisa
Pesquisa Consensos e
Consensos e Biblioteca
Biblioteca 